להבין איך עובדות בדיקות לאבחון קורונה
אחד הנושאים העיקריים המעסיקים בימי המגפה את כולנו – הציבור הרחב, התקשורת וכמובן הצוותים המקצועיים – הוא הבדיקות לאבחון המחלה. היכולת לאתר חולים חדשים במהירות, ולבדוק החלמה בקרב חולים קיימים, קריטית למניעת התפשטותה של המחלה. לכן החלטנו לעשות קצת סדר בנושא.
כיצד אפשר לבדוק אם אדם מסוים חולה במחלה מידבקת?
האבחון יכול להיערך באחת משתי דרכים – זיהוי ישיר של מחולל המחלה בגוף או זיהוי של התגובה החיסונית למחולל המחלה – או בשתיהן.
בשלבים מוקדמים של המחלה, כלומר בזמן הדגירה ובתחילת הופעת התסמינים, אפשר לבצע רק זיהוי ישיר של מחולל המחלה. זאת משום שהתגובה החיסונית מופיעה בדם רק כמה ימים לאחר מכן – קודם כתגובה נרחבת שמופעלת בכל זיהוי של פולש ואחר כך כעלייה בייצור נוגדנים ספציפיים לנגיף. את הנוגדנים האלה אפשר לזהות בבדיקות דם, שנקראות גם בדיקות סרולוגיות ("סרום" הוא נוזל הדם). לאחר ההחלמה אפשרית רק בדיקה סרולוגית, כלומר בדיקת נוגדנים, כי מחולל המחלה נעלם ולכן אי אפשר לבצע זיהוי ישיר שלו.
 איור: שלבי התגובה החיסונית למחולל המחלה.
איור: שלבי התגובה החיסונית למחולל המחלה.
מה ידוע לנו על מהלך המחלה ב-COVID-19?
עד כה דיברנו באופן כללי על מחלות ודרכי אבחון, אולם התגובה החיסונית משתנה ממחלה למחלה וכמוה משך הזיכרון החיסוני. במחלות מסוימות כגון חצבת החסינות היא לכל החיים, בעוד שבאחרות (טטנוס למשל) החיסוניות מוגבלת בזמן. לכן חשוב לציין את המאפיינים המיוחדים של נגיף קורונה החדש SARS-CoV-2, המחולל את מחלת COVID-19.
לפני הכול חשוב לציין – רבות מן השאלות עדיין לא קיבלו מענה. האם כל החולים מפתחים נוגדנים? האם הנוגדנים נשארים בדם אחרי שהנגיף נעלם? כמה נוגדנים נשארים? האם נוצר זיכרון חיסוני ארוך טווח החיוני להיווצרות של חיסוניות קהילתית? התשובה לכל השאלות האלה הן: עדיין לא ברור. על קיומו של הנגיף נודע לנו רק לפני כמה חודשים, והרבה שאלות הקשורות בו עדיין פתוחות.
כיצד מאובחנים כיום חולי קורונה?
בישראל, בהתאם להנחיות ארגון הבריאות העולמי, האבחון נערך באמצעות בדיקה ישירה של נוכחות החומר הגנטי של הנגיף בריריות האף והלוע בשיטת PCR. רגישותה של בדיקה זאת מאפשרת לאתר את הנגיף גם בריכוזים קטנים שלו וכך לאבחן לפעמים, אך לא תמיד, גם חולים פרה-סימפטומטיים – חולים שעדיין אינם מפגינים תסמיני קורונה או חולים א-סימפטומטיים – שאינם מפגינים תסמינים כלל.
בדיקות ישירות, כאמור, אינן רלוונטיות לזיהוי החלמה, לאיתור נוגדנים ולמדידת זיכרון חיסוני. לשם כך דרושות בדיקות סרולוגיות, שרק הן יסייעו לנו לדעת אם אכן נוצרת תגובה חיסונית ארוכת טווח ובעקבותיה חיסוניות קהילתית החיונית לשמירה על אוכלוסיות רגישות.
אז מדוע לא עושים עדיין בדיקות סרולוגיות באופן נרחב?
מפני שהרשויות והרגולטורים עדיין לא אישרו בדיקות כאלה, וזאת משום שלהבדיל מבדיקות PCR, הפיתוח והאימות של בדיקות כאלה מורכבים יותר.
בראשית המשבר לא היו בנמצא שום בדיקות לזיהוי נוגדנים. בשל הצורך בבדיקות סרולוגיות החלו יצרנים רבים בתהליכי פיתוח מהירים, והרשויות הרגולטוריות בארה"ב ובאירופה הפעילו נהלים מואצים לאישור בדיקות למטרות אבחון, ועדיין – בשל מורכבותן של הבדיקות וחשיבות הדיוק שלהן, גם האישור המהיר הוא תהליך ממושך.
כיצד הרשויות מחליטות שבדיקה ראויה לאישור?
ראשית, כדאי לזכור ששום בדיקה אינה מדויקת ב-100%. גורמים שונים עלולים להשפיע על תוצאות הבדיקה ועל הדיוק שלה – למשל התזמון (בדיקה מוקדמת מדי לא תאפשר זיהוי של הנגיף), לקיחת הדגימה או הטיפול בה.
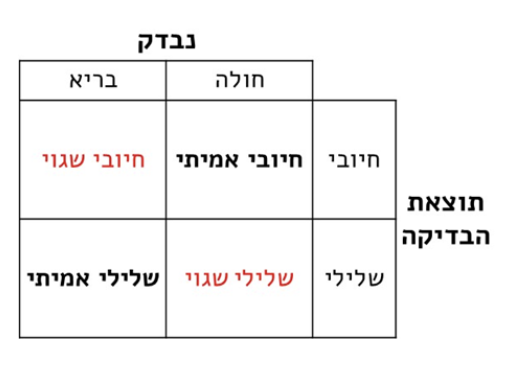
כדי להבין מהם השיקולים שעומדים בבסיס ההחלטה שבדיקה טובה מספיק, חשוב שנבין את סוגי התוצאות האפשריות. תוצאות אלה מתוארות במטריצה הבאה:
בכל בדיקה אפשר לקבל אחת מ-4 אפשרויות, שכל אחת מהן היא "הצלבה" של תוצאת הבדיקה עם מצבו האמיתי של הנבדק:
תוצאות אמת:
- אדם חולה שתוצאת הבדיקה שלו חיובית
- אדם בריא שתוצאת הבדיקה שלו שלילית.
תוצאות שגויות:
- חיובי שגוי: אדם בריא שאובחן כחולה
- שלילי שגוי: אדם חולה שלא זוהתה אצלו מחלה.
בדיקות לצורך אבחון קליני חייבות לעמוד בתקנים מחמירים, וזאת כדי לצמצם ככל האפשר את התוצאות השגויות – זיהוי אנשים חולים כבריאים (שלילי שגוי) ובריאים כחולים (חיובי שגוי). עם זאת, בכל סוג בדיקה יש משקל שונה לכל סוג טעות. היבט נוסף ולפעמים מבלבל זה שמידת הביטחון שלנו בתוצאות הבדיקה תלוי גם בסיפור שעמו מגיע הנבדק ובשכיחות המחלה בציבור – ועל כך בדוגמה המורחבת בהמשך.
מאיזה סוג שגיאה אנחנו חוששים בבדיקת PCR?
בבדיקות PCR שמתבצעות כיום לצורך זיהוי הנגיף, החשש העיקרי הוא מבדיקות שליליות שגויות – כלומר שנפספס חולה אמיתי. בדיקות אלה מאופיינות בשיעור נמוך יחסית של "חיובי שגוי", אך בדיקה "שלילית שגויה" עשויה להתרחש בעד 5% מהמקרים וזאת בעיקר עקב סיבות הנוגעות לדגימה הנבדקת, משמע לקיחת דגימה באופן הנוגד את ההנחיות, או דגימה בה כמות הוירוסים נמוכה, למשל אצל חולה בשלבים ראשונים של המחלה או בשלבי החלמה מתקדמים. פספוס בזיהוי מחלה קיימת הוא מצב מסוכן משום שהנבדק עלול להמשיך לנהוג כרגיל ולהפיץ את הנגיף מבלי להיות מודע לכך. ראוי לציין כי גם אם האדם החולה מרגיש בריא, או שהסימפטומים שלו קלים מאוד (ואפילו לא קיימים), אין פירוש הדבר שמי שיידבק ממנו יעבור גם הוא את המחלה בקלות. זאת הסיבה לדרישות המחמירות מ"חשודים" וממחלימים: אנשים שהוכנסו לבידוד מתבקשים להישאר בבידוד עד סוף תקופת הדגירה המשוערת גם אם הבדיקה שלילית, כדי לוודא שאכן לא מתפתחת מחלה; אנשים שחלו והחלימו נדרשים לעבור שתי בדיקות בהפרש של זמן כדי לוודא שאינם חוזרים לשגרה כשהם עדיין נושאים את הנגיף.
מהם השיקולים באישור בדיקה סרולוגית?
הבדיקות הסרולוגיות שכולנו מצפים להן מיועדות לבדוק לא רק אנשים עם תסמינים אלא גם אנשים שחושבים שאולי חלו בעבר והחלימו מהמחלה. ממחקרי עבר שנערכו לאחר התפרצות מחלת SARS, ידוע כי קיים סיכוי גבוה לקבלת תוצאה חיובית שגויה, זאת בשל העובדה כי חשיפה לנגיפים אחרים ממשפחת הקורונה (למשל, אחד הנגיפים גורם למחלת צננת פשוטה והוא מאוד נפוץ) מייצר נוגדנים דומים לאלו שהבדיקה מאבחנת. כלומר, קיימת אפשרות שבו אדם שלא חלה ב-COVID-19, אלא בצננת פשוטה, יזוהה בטעות ככזה שחלה במחלה. בבדיקות שמיועדות לסקירה של אוכלוסייה בריאה גדולה אנחנו חוששים דווקא מבדיקות חיוביות שגויות. במקרה כזה, הזיהוי השגוי עלול לגרום לנבדק להניח שהוא מחוסן ולכן לא לשמור על ריחוק פיזי ולסכן את עצמו בהידבקות ובעקבות זאת להדביק אחרים. זיהוי שגוי כזה עלול להפוך אוכלוסייה גדולה לפצצה מתקתקת ולהוביל להתפרצות מחודשת של המחלה. בשל מספר הנבדקים, גם שגיאה קטנה בבדיקה מסוג זה עלולה להוביל למצב מסוכן. בישראל נערכו עד עתה כ-400,000 בדיקות PCR לזיהוי קורונה. ולדוגמה, אם היינו עורכים ולו ל-100,000 איש בריאים בדיקות סרולוגיות, ושיעור הטעות (בדיקות חיוביות שגויות) יעמוד על 1% בלבד, אלף תושבים יחיו בינינו כשהם סבורים שהם חלו כבר והם מוגנים, אך בעצם אינם.
איור: תזמון הבדיקות בהתאם לתגובה החיסונית
לסיכום, ביצוע בדיקות שונות לאבחון קורונה חשוב לצורך המשך הבקרה על המחלה והשליטה בהתפרצות המגיפה. עם זאת, לבדיקות השונות יש מגבלות, במיוחד כשהן משמשות לקבלת החלטות הן ברמה האישית והן ברמה הלאומית. מאחר ששגיאות עלולות ליצור נזק משמעותי, הכנסתן של בדיקות חדשות מבוצעת לאט ובזהירות. בכל מקרה, חשוב שנמשיך לשמור על כללי הריחוק הפיזי ונתאזר בסבלנות להתקדמויות נוספות בתחום.
למיטיבי לכת – הרחבת דוגמה מתמטית
על בסיס הטבלה של סוגי התוצאות האפשריות לבדיקה פותחו מדדים שנועדו לאפיין בדיקות לצורכי אבחון
כאשר מפתחים בדיקה אוספים דגימות מאנשים שידוע אם חלו או לא חלו בעבר, ולאחר שמבצעים אימות בבדיקות ידועות ומאושרות בודקים אותם שוב בבדיקה החדשה. מכל הנתונים הללו יכולים המפתחים לחשב את נתוני הרגישות והסגוליות של הבדיקה.
מנתוני הרגישות אפשר ללמוד מה הסיכוי של הבדיקה לזהות מחלה באנשים שידוע שהם חולים, בעוד שמנתוני הסגוליות ניתן ללמוד מהו הסיכוי של בדיקה לזהות – באנשים שידוע שהם בריאים – שהנבדק בריא. אלה הנתונים שהיצרנים מספקים עם הבדיקות.
להבדיל, ערכי הניבוי הם הערכים שמעריכים, באנשים שלא ידוע לנו מצבם מראש, את הסיכוי שעל בסיס תוצאות הבדיקה נוכל לדעת אם נבדק הוא חולה (ערך ניבוי חיבוי) או בריא (ערך ניבוי שלילי). הערכים האלה תלויים מאוד בשיעור החולים באוכלוסייה.
דוגמה
נניח שקיבלנו מהיצרן בדיקה שהוא טוען שהרגישות והסגוליות שלה הן 95%.
אם ידוע לנו שיעור החולים באוכלוסייה נוכל להעריך על בסיס הרגישות והסגוליות את מספר הבדיקות האמיתיות והשגויות שנקבל עבור חולים ובריאים.
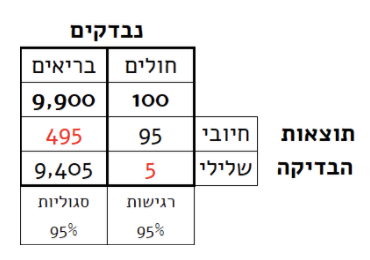
נניח ש-1% מהאוכלוסייה חולה, כלומר מ-10,000 אנשים שנבדוק יהיו מאה חולים, אנחנו צופים שכך ייראו המספרים אם נציב אותם בטבלה:
על בסיס הנתונים הללו נוכל להמשיך ולחשב את ערכי ניבוי:
כלומר, מ-590 הבדיקות החיוביות, רק 95 היו חיוביות אמיתיות ולכן ההסתברות שבדיקה חיובית תהיה אמיתית היא רק 16.1%, בעוד שלבדיקה שלילית הסתברות גבוהה של 99.9% להיות אמיתית.
אולם בישראל כרגע שיעור התחלואה נמוך מ- 1%. אם נשנה את החישובים שלנו ונתאים אותם לשיעור תחלואה של 0.2%, המספרים ייראו כך:
כלומר, ככל ששיעור התחלואה נמוך יותר, הסיכוי של בדיקה חיובית להיות אמיתית הולך ויורד, וככל ששיעור התחלואה עולה כך עולה ערך הניבוי החיובי.
בהשאלה לבדיקות למחלת COVID-19, אם לקחנו בדיקה מאדם הנמצא בסבירות גבוהה להחשף למחלה – למשל, אדם שהיה במגע עם חולה מאומת, פיתח סימפטומים או גר באזור התפרצות – ערך הניבוי החיובי של המחלה יהיה גבוה יותר מאשר אם לקחנו בדיקה מאדם עם חשד נמוך לחשיפה למחלה. לכן, באוכלוסייה ללא סימפטומים או ללא רקע של חשיפה, כששיעור התחלואה באותה אוכלוסייה נמוך – הבדיקה נחשבת לא מדויקת ופחות מועילה